Op mod én ud af syv medicinske prøver er fejlagtige eller helt upålidelige, siger kritikerne.
En af de enkleste undersøgelser: Måling af blodtryk
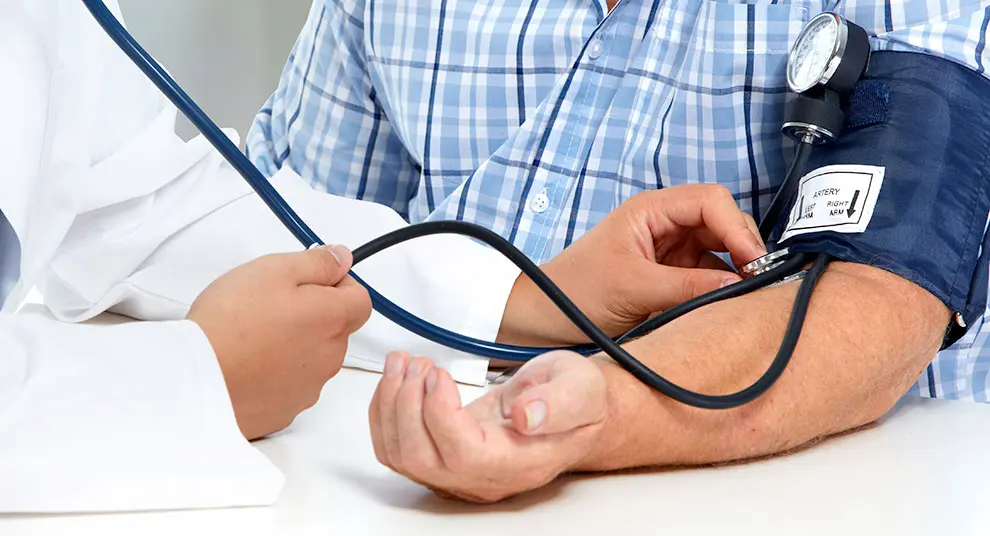
Og det er sådan set det: En af de enkleste og mest almindelige undersøgelser inden for lægeverdenen. Men af mange forskellige grunde kan prøveresultatet være faldet uden for den acceptable fejlmargen – eller være endog meget upræcis. For det første kan det være, at bare det, at du sidder der i lægens konsultationsværelse, er nok til at forhøje dit blodtryk. For det andet kan selve målingen være fejlbehæftet, hvis ikke lægen regelmæssigt lader sit udstyr kontrollere.
Undersøgelse af måleudstyr
For at undersøge, hvor nøjagtige og velfungerende disse måleapparater (kaldet sphygmomanometre) er ude i virkelighedens verden, undersøgte et forskerhold 310 stk., som var i brug på syv forskellige hospitaler i Michigan. De fandt ud af, at næsten en tredjedel afveg fra det normale i betydelig grad, og næsten 19 % af disse apparater var alvorligt fejlbehæftede. ”Der kan ske betydelige fejl i tolkningen af blodtryksmålingen, vurderingen af risikoen og den kliniske håndtering på baggrund af disse fejlagtige målinger”, bemærker forskerne.
En anden undersøgelse gennemgik 210 blodtryksmåleapparater på hospitaler og hos praktiserende læger i Irland. Fejl i oppustningsmanchetten som følge af snavs og slid var almindelige. 48 % af de apparater, der blev anvendt på hospitalerne, lækkede, og det tilsvarende tal for de praktiserende lægers apparater var 33 %. 30 % af en bestemt model gav alvorligt vildledende resultater. Og på 94 % af alle apparaterne var manchetten smallere end det, der anbefales til brug på voksne.
Et forkert resultat ved en blodtryksmåling lyder måske ikke så alvorligt (selvom det kan have stor betydning for en evt. senere behandling). Men hvad med en test, som ikke viser en kræftsvulst i din lunge på et tidspunkt, hvor det endnu ikke er for sent at fjerne den? Eller en test, der fortæller, at du lider af diabetes, for lavt blodsukker eller alt for højt kolesterolindhold i blodet… når det ikke er rigtigt? Det er kun de færreste medicinske prøver, der er ufejlbarlige – og i visse tilfælde er den kendte fejlmargen meget, meget bred.
Er der grund til bekymring?
Alene antallet af prøver, der udføres i USA hvert år, er nok til at få en til at spærre øjnene op: I 1981 blev der ifølge tal fra sundhedsmyndighederne taget 10 milliarder prøver. Det svarer til ca. 40 prøver pr. person. Den samlede regning for alle disse undersøgelser, som omfatter alt fra røntgenoptagelser til analyser af urin og blod (der findes alene 850 forskellige blodscreeninger), løb op i 140 mia. dollars – det svarer til næsten halvdelen af den samlede regning for sundhedsvæsnet.
Men en række forskere vurderer, at helt op til 15 % af de mest almindelige laboratorieprøver er let eller alvorligt fejlbehæftede. Denne vurdering er blevet stærkt kritiseret af patologer, men tingene er dog bedre, end de var førhen: I 1964 vurderede David Spencer, M.D., fra Centers for Disease Control (CDC), at op mod 25 % af alle resultater fra laboratorieprøver var upålidelige.
Men uagtet at tingene er blevet bedre, så betyder et skøn på 15 % – hvis det er rigtigt – at op mod en ud af syv prøver kommer tilbage fra laboratorierne med data, som enten er vildledende eller ganske enkelt forkerte. Det er fire mio. forkerte prøveresultater hver eneste dag.
Hvor opstår fejlene?
Fejlene kan snige sig ind i undersøgelsesprocedurerne på en række forskellige måder. Det udstyr, der anvendes til at foretage prøven, er måske i dårlig stand – som eksemplet med sphygmomanometrene viste. Laboratorieteknikerne er måske ikke så omhyggelige, som de burde være, eller de er måske for dårligt uddannede. Eller prøven i sig selv lader måske noget tilbage at ønske – også selvom den er korrekt udført.
”Det fleste gamle, forældede prøver dør ikke ud – uanset hvad de koster eller hvilken værdi de har, så forsvinder de ikke”, skriver Cathey Pinckney og Edward R. Pinckney, M.D., i deres bog The Encyclopedia of Medical Tests (Facts on File, 1982). Et godt eksempel er elektrokardiogrammet til måling af belastning, siger dr. Pinckney. Det tages, mens patienten løber eller går på et løbebånd, går op ad trapper eller udfører en anden form for styrkekrævende øvelse. Det skal vise en potentiel beskadigelse af hjertet eller minimale hjertefejl, som man måske ikke tidligere har fået øje på. Men i mere end 50 % af tilfældene viser testen ikke disse uregelmæssigheder hos de patienter, som rent faktisk lider af dem, siger dr. Pinckney. (Dette kaldes testens manglende sensitivitet eller evne til at opdage sygdomstilstande, selv når de rent faktisk er til stede). Og hvad mere er – når belastningstesten udføres på personer, som overhovedet ikke lider af nogen form for hjertesygdom, får mere end halvdelen et falsk positivt svar, som tyder på, at de har en eller anden form for hjertesygdom (Dette kaldes testens manglende specificitet – eller det omfang, den viser et forkert positivt resultat). En prøves sensitivitet og specificitet tilsammen giver dens prædiktive værdi eller dens relative nøjagtighed. I tilfældet med elektrokardiogrammet er den relative nøjagtighed forstemmende lav.
Undersøgelser af kolesterolindholdet i blodet er en anden procedure, der har en meget lav nøjagtighed. ”Det er formentlig en af de mest unøjagtige målinger, vi foretager,” siger dr. Pinckney. ”Hvis jeg sidder og ser bekymret ud, mens jeg måler dit kolesteroltal, kan jeg formentlig få tallet til at stige med 20 %”.
 Røntgenoptagelser ved kræftmistanke: 30 % er fejlbehæftede
Røntgenoptagelser ved kræftmistanke: 30 % er fejlbehæftede
På grund af deres natur er nogle prøver bare ikke særligt nøjagtige – de tvinger lægerne til at ”se gennem mørkt glas”. Røntgenscreening for lungekræft er et godt eksempel. I årenes løb har undersøgelser gentagne gange vist, at 20-50 % af de ondartede svulster, som kunne ses ved røntgenscreening, enten ikke bliver opdaget, bliver opdaget, men ikke rapporteret, eller bliver rapporteret, men fejlfortolket, når de første gange ses på røntgenbillederne. Det er alvorlige fejl, fordi de udsætter den endelige diagnose og behandling – og dermed reduceres patientens chancer for at overleve sygdommen.
En analyse gennemgik de beslutninger, som førte til sådanne fejl i 27 tilfælde af lungekræft. I 22 tilfælde overså man simpelthen den mørke skygge af kræftsvulsten på røntgenbillederne. I fire tilfælde blev den bemærket, men fejlfortolket. Og i ét tilfælde skete begge fejl. En bevisligt effektiv måde at nedsætte fejlprocenten ved lungediagnoser på er at få endnu en specialist til at se på røntgenbillederne, men ”over 90 % af vores fejl skete i tilfælde, hvor røntgenoptagelsen blev vurderet af mere end én røntgenlæge”.
”En fejlmargen på 30 % synes at være en uundgåelig del af røntgenoptagelser af brystkassen, sådan som det foregår på nuværende tidspunkt”, konkluderer forskerne. De tilføjer, at på grund af de velkendte begrænsninger i røntgenscreeningen bør radiologerne ikke kunne gøres juridisk ansvarlige for at have overset eller fejlfortolket en skygge, som viser sig at være lungekræft.
Glukosetolerancetests
Et andet eksempel på en prøve med en betænkelig grad af unøjagtighed er glukosetolerancetesten, som i mange år er blevet anset for at være den bedste måde at diagnosticere diabetes på. Faktisk lider de fleste af de amerikanere, som har fået diagnosen diabetes, ikke af diabetes og de vil aldrig få sygdommen, siger Marvin D. Siperstein, M.D., professor i medicin ved University of California, San Francisco, School of Medicine. ”Dette er formentlig det værste eksempel på overdiagnosticering inden for medicinens verden”, hævdede dr. Siperstein på et seminar om ernæring.
Glukosetolerancetesten er en metode til at måle kroppens evne til at udnytte kulhydrater. Diabetes mellitus er en forstyrrelse af kulhydratstofskiftet. I standardtesten tager man en blodprøve for at bestemme patientens fastende glukosetal (glukose er slutproduktet af kulhydratfordøjelsen). Derefter giver man en enkelt dosis glukose og tager blod- og urinprøver med regelmæssige mellemrum i op til seks timer. Et usædvanligt højt indhold af glukose kan indikere diabetes.
Desværre er der nu bred enighed om, at denne test er ekstremt ”uspecifik” – den kan meget let påvirkes af faktorer som alder, inaktivitet, ekstrem overvægt, stress og medicinindtagelse. Der er også en temmelig stor grad af uenighed om, hvad der kan betegnes som et normalt, fastende glukosetal.
På grund af det, man kunne kalde revolutionen inden for den måde, hvorpå man diagnosticerer diabetes, er det blevet foreslået, at alle, der fik stillet diagnosen diabetes for over tre år siden, bliver undersøgt igen. Tusindvis af mennesker bruger enorme summer på behandling, de ikke har brug for – alt sammen på grund af en enkelt, unøjagtig prøve.
For mange prøver
Man skulle mene, at 10 mia. prøver pr. år ville forbedre alle amerikaneres chance for ikke at dø af en eller anden uopdaget, udiagnosticeret sygdom. Måske. Men faktum er, at mange af disse prøver overhovedet ikke udføres for dit velbefindende. På grund af den stigende trussel om retssager på grund af forkert embedsførelse indrømmer lægerne åbent, at de udfører flere prøver, end det medicinsk set er nødvendigt – simpelthen for at beskytte sig selv. Historisk set er juryer mere tilbøjelige til at tro på en læge, der har foretaget en ekstra prøve inden diagnosen, end på en læge, som stolede på sin egen kliniske dom om, at prøven ikke var nødvendig.
Et resultat af denne forsvarsmekanisme er, at tre ud af fire læger, som blev spurgt af American Medical Association, indrømmer, at de praktiserer ”defensiv medicin” – dvs. at de anbefaler ekstra prøver som beskyttelse mod retssager. Over halvdelen sagde, at de foreskrev 1-2 ekstra prøver, en fjerdedel sagde 3-4 prøver, og en ud af hver 10 læger indrømmede, at de foreskrev 5-6 ekstra prøver. Ikke overraskende sagde 76 % af lægerne, at deres patienters regning blev højere på grund af disse ekstra prøver.
Der er to andre grunde til den forbløffende vækst i omfanget af medicinske prøver – og de har heller ikke noget med dit helbred at gøre: Det er meget indbringende for lægerne at foretage blodprøver og urinprøver i deres egen konsultation. En artikel i et medicinsk tidsskrift har omtalt, hvordan en læge kan tjene ca. 60.000 dollars mere pr. år ved selv at udføre disse prøver. Desuden bliver medicinske prøver foreskrevet som en del af ”rutinen” ved indlæggelse på et hospital (også selv om de er blevet udført før) – eller i skoler, på arbejdspladser eller inden for det offentlige. Med andre ord foretages de ikke for dit helbreds skyld, men mere for at tilfredsstille andre – eller gavne dem økonomisk.
 Unormale resultater ignoreres
Unormale resultater ignoreres
Men måske det allermest bemærkelsesværdige ved dette er beviserne på, at det kun er sjældent, at disse prøver til en samlet værdi af 140 mia. dollars ændrer en diagnose eller et behandlingsforløb – selv ikke, når prøven viser et unormalt resultat. En britisk undersøgelse analyserede brugen af laboratorieprøver blandt 174 patienter, der blev akut indlagt på hospitalet. Forskerne forsøgte at opstille alle de prøver, der blev taget, på basis af ”værdi i forhold til omkostning” ved at vurdere antallet af handlinger, der blev udført af omsorg for patienten, sammenlignet med prøvens omkostninger. Af alle de rutinemæssige blodprøver og andre biokemiske prøver, der blev udført, var det kun 2 %, der resulterede i en ændring af behandlingen. Røntgenoptagelser af brystkassen (som lå øverst på listen) resulterede i en eller anden form for ændring i 18 % af tilfældene.
”Der kan ikke være meget tvivl om, at mange prøver bare foretages, uden at nogen har tænkt over, om det er nødvendigt”, konkluderer forskerne. ”192 prøver blev foreskrevet diagnostisk… men der skete ingenting bagefter. Det er svært at undgå at konkludere, at disse undersøgelser har været spild af ressourcer”.
Det kan være, at prøverne bliver foretaget, uden at nogen har overvejet, om de er nødvendige, men det kan også være, at resultaterne simpelthen ignoreres eller affærdiges. I en anden undersøgelse lagde forskere ved University of Nebraska Hospital mærke til et betydeligt antal tilfælde, hvor lægerne ikke reagerede på de prøveresultater, som viste, at deres patienter havde et lavt hæmoglobinniveau (anæmi). Så i en periode på tre måneder forsøgte de på meget markant vis at mærke de unormale prøveresultater med et spørgeskema, som afkrævede lægen et svar. Men det hjalp ikke. ”Vi kunne ikke se nogen form for ændring i de tilfælde, hvor en unormal hæmoglobinværdi blev overset eller ignoreret”, bemærker forskerne. Med eller uden påmindelsen blev ca. 16 % af de unormale prøveresultater ignoreret af lægerne.
Så hvad kan man gøre ved situationen?
Hvis de medicinske prøver er fulde af fejl, og lægerne alligevel ignorerer resultaterne, kan man så ikke ligeså godt sige nej tak til at få dem foretaget? Nej, men måske kan du blive bedre i stand til at sætte disse prøveresultater i perspektiv. ”Når først du er klar over, at de fleste medicinske prøver ikke er 100 % troværdige, så er du godt på vej til at forstå resultaterne på samme måde, som din læge gør”, siger dr. Pinckney. Franz J. Ingelfinger, M.D., tidligere redaktør af New England Journal of Medicine tilføjer: ”Medicinens egenskaber – hvor store og omfattende de så end er – er formentlig blevet oversolgt”. Medicinske prøveresultater er ikke den skinbarlige sandhed, snarere udtryk for sandsynlighed; og de læger, der anvender dem, er ikke mere alvidende guder end alle vi andre.
Men selvom de medicinske prøver ikke er perfekte, så koster de altid penge og involverer næsten altid en risiko – også selvom det kun er en kanyle, du får stukket i armen. Det er en af de ting, dr. Pinckney gerne vil have patienterne til at tænke på. ”Alle former for prøver involverer en risiko, og det bør man ikke bare trække på skulderen overfor”, siger han. ”Stil spørgsmål, find ud af, hvor stor risikoen er. Man bør også huske på, at resultaterne kun er en lille del af det, lægen bruger til at stille diagnosen. Det er kun et redskab. Men vigtigst af alt så vil jeg gerne have patienterne til at stille to spørgsmål. For det første: ’Hvis disse resultater er positive, vil det så ændre min behandling?’ Og for det andet: ’Hvis disse resultater er negative, vil det så ændre min behandling?’. Hvis svaret i begge tilfælde er nej, hvorfor så få foretaget testen?”
En anden, meget enkel regel er: ”Stol aldrig under nogen omstændigheder på et godt eller dårligt resultat fra en enkelt prøve”.
Faktisk er der måder, hvorpå du kan være med til at stille din egen diagnose og sikre, at de medicinske prøver, du får foretaget, er nøjagtige. Du skal oplyse din læge fyldestgørende om alle de faktorer, som kan have indflydelse på resultatet: Over 60 prøver kan forvrænges, fx hvis du tager p-piller. Acetylsalisyre, albyl mm. er i stand til at ændre resultatet af både blodprøver og hormonprøver. Desuden bør du sørge for at få så meget information som muligt om indhold, risici og nøjagtighed ved de prøver, du skal have foretaget, og den medicin, du indtager – ved at stille spørgsmål og læse relevant litteratur.
Du kan endda overveje at tage stetoskopet i egen hånd og foretage din egen prøve. Der findes nu over 150 ”gør-det-selv”-prøver på markedet – alt fra graviditetsprøver til prøver, der påviser urinvejsinfektioner og kræft i tarmene. Nogle af dem, fx apparater til måling af blodtryk, har vist sig at være langt mere nøjagtige, når de bliver foretaget hjemme hos dig selv.
Hvis du har brug for den moderne medicins omfattende prøveapparat, så husk, hvad du ved om dets mangler – og giv ikke afkald på din ret til at stille spørgsmål, forstå og selv tage en beslutning. Det er jo trods alt dit liv, din krop og dit helbred.
Læs også
Et godt lægebesøg – hvad er det?
Forsøg med diagnosticering: Patienter fik stillet op til 31 diagnoser
Medicinsnyd for millioner
Så meget er der i en enkelt dråbe blod
De 28 vigtigste advarselstegn
Sundhedsvæsenet begår de samme fejl igen og igen
Komorbiditet
Utilsigtede hændelser i sundhedsvæsnet
Kosttilskud bruges og anbefales af læger og sygeplejersker
Kilder
Prevention, 1983
Archives of Internal Medicine, juni 1970
British Medical Journal, 14. august 1982
Western Journal of Medicine, juni 1981
Internal Medicine News, 1. september 1981
American Medical News, 28. marts 1977
Annals of Clinical Biochemistry, november 1980
Journal of the American Medical Association, 1. maj 1981

 Røntgenoptagelser ved kræftmistanke: 30 % er fejlbehæftede
Røntgenoptagelser ved kræftmistanke: 30 % er fejlbehæftede Unormale resultater ignoreres
Unormale resultater ignoreres